La ecografía de las 20 semanas es un hito. Un momento de celebración que, a veces, se interrumpe. El silencio del ecografista se alarga un segundo, la medición se repite sobre el tórax del bebé, y surgen palabras que nadie esperaba escuchar: «malformación adenomatoidea quística» (CPAM), «quiste broncogénico» o «secuestro pulmonar».
Respirá hondo. Si estás leyendo esto, es porque la frase «mi hijo tiene una malformación pulmonar» acaba de aterrizar en tu vida.
Lo primero que probablemente hiciste fue buscar en Google. Y, seamos honestos, lo que encontraste te generó más ansiedad que claridad. Viste escenarios complejos, terminología médica indescifrable y debates sobre cirugías en recién nacidos.
Es momento de establecer un mapa claro.
Como cirujano pediátrico especializado en estas patologías en Buenos Aires, mi trabajo no es solo operar. Mi trabajo principal es traducir el caos en un plan. Y la realidad de estas malformaciones, cuando se manejan con expertise, es drásticamente más optimista de lo que internet te hizo creer.
Este no es un artículo genérico sobre patologías; es una conversación sobre cómo el juicio clínico experto diseña planes a medida. Hablemos de lo que realmente significa este diagnóstico para tu hijo.
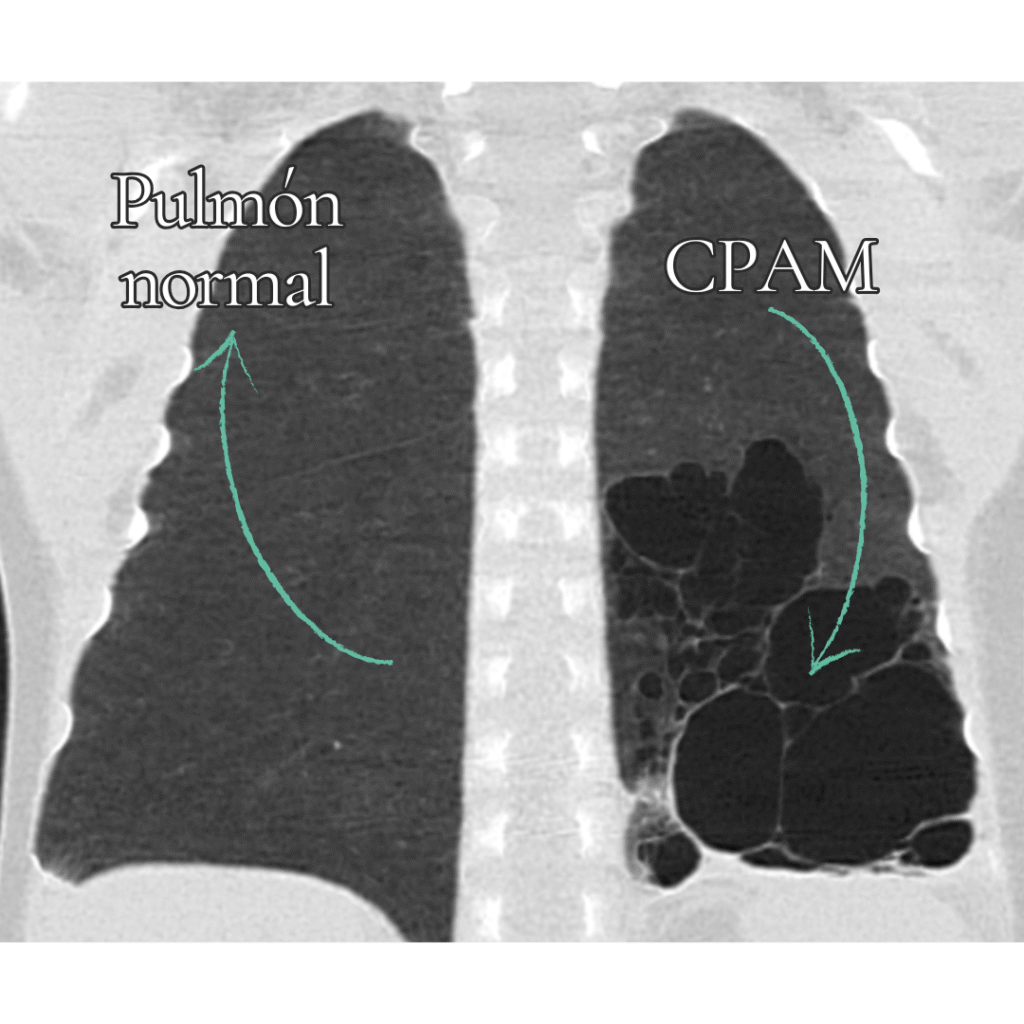
Decodificando el Diagnóstico: ¿Qué Vemos Exactamente en el Pulmón?
Durante el desarrollo fetal, el pulmón crece como las ramas de un árbol. Las malformaciones congénitas pulmonares (MCP) son, en esencia, un pequeño «error de arquitectura» en ese proceso. Una parte del tejido pulmonar se forma de manera anómala, no se conecta correctamente al «árbol» respiratorio o, incluso, recibe sangre de una arteria que no le corresponde.
No es culpa tuya. No es algo que hiciste o dejaste de hacer. Es un capricho del desarrollo.
Aunque las agrupamos, no son todas iguales. Entender su «personalidad» es clave.
Aquí un resumen de las protagonistas:
| Tipo de Malformación | La Idea Central (En simple) | ¿Por qué nos importa? |
|---|---|---|
| CPAM (Malformación Adenomatoidea Quística) | La más común. Es tejido pulmonar «esponjoso» o con quistes. Está conectado al árbol respiratorio pero no funciona bien. | Es un nido potencial para infecciones (neumonías a repetición). Riesgo bajo, pero real, de malignización a largo plazo. |
| Quiste Broncogénico | Un «globo» solitario. Un quiste cerrado, usualmente lleno de moco. No suele estar conectado. | Puede crecer y comprimir el pulmón sano o el esófago. También puede infectarse dolorosamente (absceso). |
| Secuestro Pulmonar | El «rebelde». Tejido pulmonar que se «secuestró» del resto. Su característica clave: recibe sangre de una arteria propia, usualmente directo de la aorta. | Ese flujo de sangre «pirata» (shunt) puede sobrecargar el corazón. Es el que más frecuentemente se infecta. |
Como señalan centros de referencia mundial como Johns Hopkins Medicine, la mayoría de estas lesiones hoy se detectan gracias al diagnóstico prenatal. Y esto es una ventaja táctica inmensa.
El Diagnóstico Prenatal: La Ventaja de Saberlo (y Qué Hacer con Esa Información)
Enterarte en el embarazo te da la ventaja más valiosa: tiempo.
Un diagnóstico prenatal no es una sentencia; es una hoja de ruta. Nos permite armar el equipo. Nos permite planificar el parto en un centro de alta complejidad si es necesario, con un equipo de neonatología listo y un cirujano pediátrico que ya conoce el caso.
En Argentina, programas como el del Hospital Garrahan de diagnóstico fetal son la prueba de que el abordaje multidisciplinario cambia el pronóstico.
Lo que evaluamos in utero no es solo la malformación, sino su impacto: ¿Es muy grande? ¿Comprime el corazón? ¿Genera líquido (hidrops)? La gran mayoría no causa problemas en el embarazo, pero saberlo nos prepara para el momento exacto del nacimiento.
El Gran Debate: ¿Operar o Esperar?
Aquí es donde la expertise se vuelve crucial. Tu bebé nació, está rosado, respira perfecto y come como un campeón. La tomografía confirma que la lesión sigue ahí, silenciosa.
¿Y ahora?
Esta es una de las preguntas clave: ¿Qué pasa si no se opera?
Si la lesión es asintomática, entramos en el terreno del manejo expectante. Esta es una opción absolutamente válida y que debe ser tenida en cuenta.
- ¿Qué implica «esperar»? Significa un seguimiento estricto con imágenes (tomografías, resonancias) y control clínico. Vemos si la lesión crece, si se modifica o si permanece dormida.
- ¿Cuáles son los riesgos de no operar?
- Infección: Es el riesgo principal. Una CPAM o un secuestro pueden infectarse, generando una neumonía grave o un absceso. Operar una lesión infectada («en caliente») es técnicamente más difícil y la recuperación es más dura.
- Malignización: Es el elefante en la habitación. El riesgo es extremadamente bajo (se habla de <1%), pero no es cero. Ciertos tipos de CPAM tienen un potencial de transformarse en algo feo con el paso de las décadas.
- Síntomas tardíos: Neumotórax (colapso del pulmón) o síntomas por compresión.
El tratamiento de las malformaciones pulmonares en Argentina se alinea con el consenso global: la decisión es un balance. Fuentes como Pediatría Integral y Archivos de Bronconeumología exploran este debate, y la tendencia se inclina hacia la cirugía electiva (programada) en el primer año de vida para lesiones significativas, justamente para evitar las complicaciones.
El Momento de la Cirugía: El Arte del Paciente Individual
No hay dos lesiones iguales, porque no hay dos bebés iguales. La decisión de cuándo y cómo operar es el perfecto ejemplo del arte de la medicina.
¿Qué miramos?
- El tipo de malformación (un secuestro casi siempre se opera; una CPAM pequeña se debate).
- El tamaño y la ubicación.
- Los síntomas (si hay dificultad respiratoria o infecciones, no hay debate: es quirúrgico).
- La dinámica familiar y la capacidad de seguimiento estricto.
El «Detrás de Escena»: Respondiendo tus Miedos sobre la Internación
Cuando se decide operar, la cabeza de los padres se llena de preguntas prácticas. Miedos lógicos que merecen respuestas claras.
FAQ: ¿Cómo se maneja el dolor?
El manejo del dolor en pediatría ha evolucionado radicalmente. Ya no «suponemos» que los bebés no sienten. Usamos anestesia regional (bloqueos) que «duermen» la zona de la herida por horas o días. Combinamos esto con analgesia endovenosa pautada (no «a demanda»). El objetivo es que tu hijo esté confortable, no que tenga que «pedir» medicación llorando. Es un manejo proactivo.
FAQ: ¿Va a terapia intensiva (UTI)?
Depende. Es una pregunta excelente.
- En una cirugía programada (electiva), muchos pacientes van a una sala de cuidados intermedios o incluso a una habitación común.
- Si el bebé es muy pequeño (neonatal), si la cirugía fue compleja, o si hubo alguna inestabilidad, la UTI es el lugar más seguro para las primeras 24-48 horas. No es un signo de que algo salió mal; es un signo de cuidado máximo.
FAQ: ¿Cuánto va a estar internado?
El tiempo varía según la recuperación de cada niño o niña.
- Suele requerir unos días, habitualmente entre 5 y 7, principalmente por el manejo del drenaje torácico y el dolor.
Como explican recursos como Seattle Children’s o Children’s Health, la recuperación pulmonar es asombrosa. Los pulmones de los niños tienen una capacidad de «crecimiento compensatorio»: el tejido sano se expande y ocupa el espacio de la malformación, resultando en una función pulmonar virtualmente normal a largo plazo.
Conclusión: De la Incertidumbre a la Confianza
Esa «mancha» en el pulmón que hoy te quita el sueño es una condición que conocemos, entendemos y manejamos con una tasa de éxito altísima.
El pánico de la búsqueda inicial en Google debe dar paso a la calma de un plan estratégico. Ya sea un manejo expectante con seguimiento riguroso o una cirugía de alta precisión, el objetivo es el mismo: que tu hijo tenga una vida plena, normal y saludable.
El estudio de NCBI sobre el tema es claro: el pronóstico a largo plazo es excelente. Pero para llegar a ese punto, necesitás un equipo que no solo domine la técnica, sino que entienda el timing y la individualidad de tu hijo.
No se trata de encontrar un cirujano, se trata de encontrar un socio estratégico para la salud de tu hijo.
Si estás transitando un diagnóstico prenatal de malformación pulmonar, o si tu hijo ya nació y buscás claridad sobre los pasos a seguir, no te quedes con dudas. La información genérica no aplica a tu caso.
Te invito a agendar una consulta (link a contacto/agenda) para una segunda opinión. Analicemos juntos las imágenes de tu hijo, hablemos de las opciones reales y diseñemos el plan a medida que te devuelva la tranquilidad.




